Современные технологии и реальные возможности постинсультной реабилитации
Дело не том, что в жизни должно быть больше дней,
а в том, чтобы в днях было больше жизни
“Вы значимы для нас уже самим фактом вашего существования.
Вы значимы для нас до последнего мгновения вашей жизни,
и мы делаем все возможное не только для того,
чтобы вы достойно встретили смерть,
но чтобы вы жили до самой смерти”
Сесилия Сандерс
Сесилия Сандерс – родоначальница современного хосписного движения.
Хоспис Это – о достойной жизни до смерти, но не о смерти.
Кафедра нервных болезней КазНМУ им. С.Д. Асфендиярова в предверии 90-летнего Юбилея кафедры продолжает серию образовательных мероприятий для практического здравоохранения. 28 февраля 2024 года проведен телесеминар для врачей неврологов, резидентов на тему : «Современные технологии и реальные возможности постинсультной реабилитации». Телесеминар был проведен доцентом кафедры нервных болезней, кмн Атантаевой Э.Б.
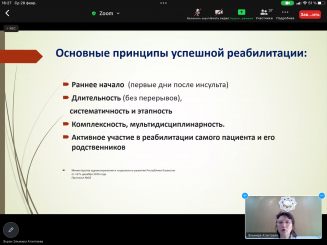
Реабилитация – это координированное применение медицинских, социальных, педагогических и профессиональных мероприятий в целях подготовки (или переподготовки) индивидуума на оптимум работоспособности. Становление и совершенствование реабилитации как самостоятельного вида медицинской деятельности происходило на протяжении многих лет в основном благодаря ВОЗ. Предметом пристального внимания всегда являлась борьба с сердечно-сосудистыми и цереброваскулярными заболеваниями — как ведущими причинами смертности и инвалидности. Нейрореабилитация больных — одна из самых сложных проблем медицины, здравоохранения и социальной помощи. Это объясняется большим количеством заболеваний нервной системы с крайне тяжелыми последствиями, приводящими к инвалидизации. Конкретные шаги нейрореабилитации достижимы только при работе мультидисциплинарной реабилитационной команды: врач ФРМ, специалист по ФР, по эргореабилитации, медицинский психолог, мед. логопед, медсестра по медреабилитации. Основные принципы успешной реабилитации заключены в раннем начале (первые дни после инсульта), длительности (без перерывов), систематичности и этапности, комплексности, мультидисциплинарности, активном участии в реабилитации самого пациента и его родственников.
Согласно Хельсинборгской декларации, главной стратегией и целью нейрореабилитации при инсульте является то, что через 3 месяца после инсульта 70% выживших должны быть независимыми в повседневной жизни (Helsinborg declaration 2006 on ESS N.Kjellstrom B.Norrving A.Shatchkute). Более 90% больных инсультом должны лечиться в инсультных блоках и получать координированную мультидисциплинарную реабилитацию (Action plan for stroke in Europe 2018-2030 Bo Norrving, Jon Barrick, …)
Однако, есть ситуации, а также тяжелые, неизлечимые заболевания нервной системы, когда достижение целей быть независимыми в повседневной жизни -крайне затруднительны, а иногда, увы, даже невозможны.
В мировом медицинском сообществе была представлена Новая модель терапии серьезных заболеваний, основные положения которой следующие:
- Паллиативная помощь начинается с самого начала установления диагноза серьезного заболевания
- предусмотрено раннее вмешательство паллиативной помощи, так как это положительно влияет как на качество жизни, так и на выживаемость
- паллиативную помощь используют наряду с традиционным лечением
Современный взгляд на паллиативную помощь лектором был получен на Медицинском семинаре в Австрии в г. Зальцбург, который состоялся в 2022 году, и назывался данный семинар : «Паллиативная помощь в нейроонкологии и неврологии» .
Доктор Джимми Холланд – основатель онкопсихологии, принципы онкопсихологии также подходят для нейрореабилитации и паллиативной помощи в неврологии.
Современные утверждения, касающиеся паллиативной помощи, утверждают, что паллиативная помощь оказывается при всех опасных для жизни заболеваниях, она не равна Хосписной помощи, Хоспис – это лишь один из компонентов паллиативной помощи. Паллиативная помощь это не о смерти, а о жизни с некурабельным заболеванием так долго и так качественно, насколько это возможно.Пациенты, которые получают паллиативную помощь дольше и качественнее живут. Утверждения касательно паллиативной помощи, такие как, что это только хосписная помощь и только пациенты, приближающиеся к концу жизни, являются подходящими кандидатами для паллиативной помощи — устарели давно, и на сегодняшний день паллиативная помощь начинается с момента установления серьезного тяжелого опасного для жизни заболевания.
Неврологические пациенты часто испытывают огромное бремя симптомов с самого начала заболевания, несмотря на значительные инновации в терапии последних лет. Еще в 1996 году Подкомитет по этике и гуманитарным наукам Американской академии неврологии пришел к выводу, что «многие пациенты с неврологическими заболеваниями умирают после продолжительных болезней, во время которых невролог выступает в качестве основного или консультирующего врача. Поэтому крайне важно, чтобы неврологи поняли и научились применять принципы паллиативной медицины».
Принципы паллиативной помощи следующие:
- Поддерживать жизнь, но и уважать смерть, как нормальный процесс
- Обеспечить купирование боли и других симптомов
- Интегрировать духовные и психологические аспекты паллиативной помощи
- Поддерживать качество жизни на столько активно и полно, как это возможно
- Поддерживать семью пациента в такой тяжелой ситуации болезни и потери
В свете вышесказанного очевидно, что наш девиз — Делаем все, что можем!
- Паллиативная медицина не знает слов «больше мы ничего не можем сделать»
- Мы не можем сделать все, но мы не должны ничего не делать
Проведенный телесеминар вызвал неподдельный интерес аудитории, были заданы вопросы и обсуждались некоторые аспекты, касающиеся паллиативной помощи.
Телесеминар был проведен при информационной поддержке компании Векторфарм.